La gale, maladie cutanée contagieuse méconnue de certains, réapparaît régulièrement dans les lieux à promiscuité ou chez les individus vulnérables. Dès les premiers signes, il est primordial de les détecter pour freiner sa propagation et éviter les souffrances causées par des démangeaisons intenses. Les symptômes du début de la gale se manifestent souvent dans des zones précises du corps et requièrent une prise en charge adaptée pour un traitement efficace. Cet article décortique les manifestations initiales, précise les endroits du corps les plus touchés, expose les méthodes diagnostiques, détaille les traitements disponibles et fournit des conseils pour prévenir toute récidive.
Comprendre la gale : définition, parasite et formes courantes
La gale est une maladie parasitaire cutanée causée par Sarcoptes scabiei, un acarien microscopique qui s’infiltre sous la peau pour y creuser des tunnels où il dépose ses œufs. Cette invasion déclenche chez l’hôte une réaction inflammatoire avec pour conséquences des démangeaisons et des lésions. Variés dans leur sévérité, les types de gale s’adaptent à la situation clinique :
- Gale classique (commune) : C’est la forme la plus répandue, avec démangeaisons vives, parfois intenses, et apparition de lésions cutanées sous forme de sillons ou vésicules.
- Gale profuse ou hyperkératosique : Extrêmement contagieuse, elle se caractérise par la présence de croûtes épaisses et un grand nombre d’acariens. Ce type affecte surtout les personnes immunodéprimées et nécessite un traitement spécifique renforcé.
- Gale animale : Affecte principalement les animaux mais peut occasionnellement se transmettre à l’être humain, notamment lors de contacts rapprochés.
La transmission de la gale s’effectue par contact direct et prolongé avec une personne infectée ou par l’échange de vêtements, literie ou serviettes contaminés. En moyenne, la période d’incubation peut aller de quelques jours à plusieurs semaines, cette variation dépendant de la réponse immunitaire individuelle. Cette période asymptomatique rend souvent la détection initiale ardue mais reste déterminante pour limiter la diffusion.
Les marques de la gale sont plus visibles dans des zones de la peau soumises à frottement et chaleur, ce qui facilite la reproduction des acariens et la formation de sillons caractéristiques. Reconnaître ces particularités dès l’apparition des premiers symptômes est crucial pour amorcer une thérapie adaptée.
Les signes précoces de la gale : démangeaisons, lésions et localisation
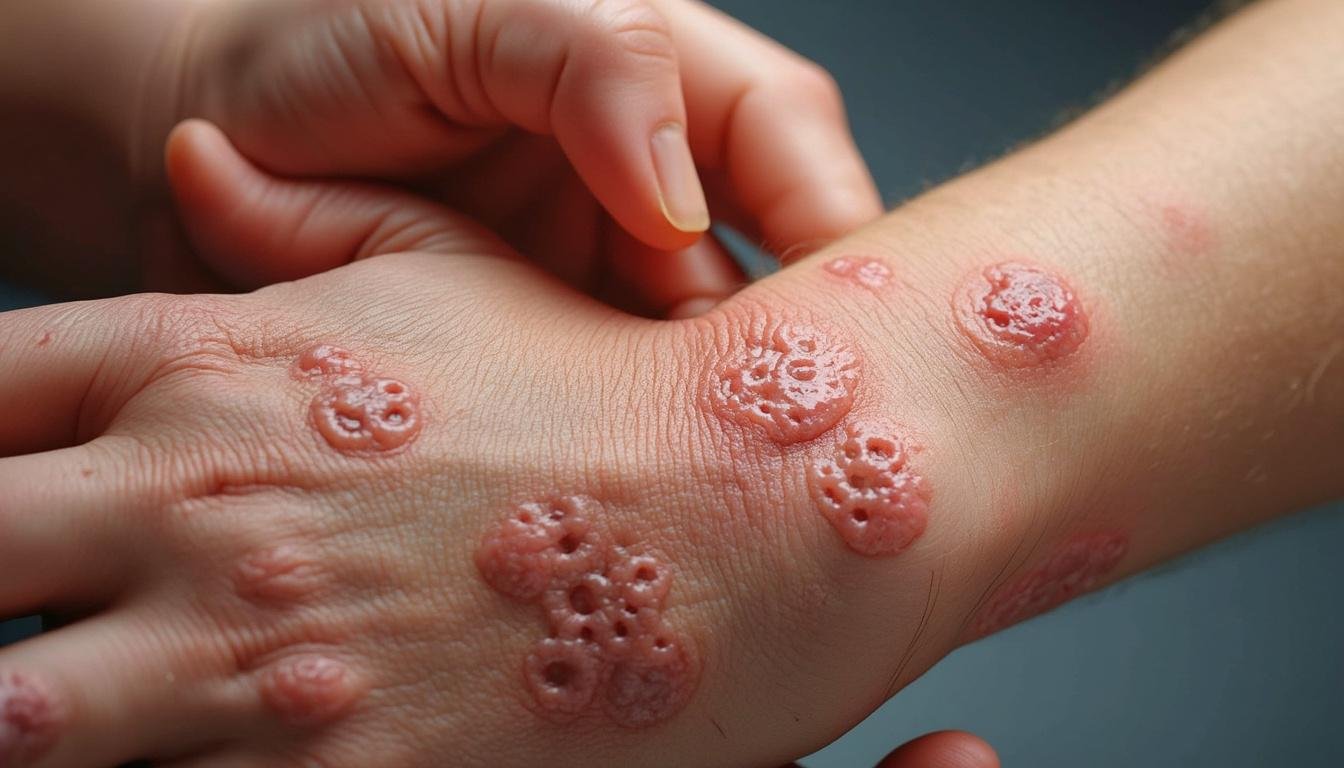
Le début de la gale se manifeste généralement par un malaise désagréable : une démangeaison intense et persistante, notamment pendant la nuit. Cette sensation, souvent insupportable, est la conséquence directe de la réaction allergique aux acariens et à leurs déjections. Les zones cutanées infestées sont le plus souvent les suivantes :
- Espaces entre les doigts (interdigitaux)
- Poignets
- Faces internes des coudes
- Aisselles
- Plis de l’aine et des fesses
- Zone abdominale inférieure et ceinture lombaire
À cela s’ajoutent l’apparition progressive de lésions visibles :
- Les sillons : petits tracés sinueux, souvent grisâtres, laissés par les acariens creusant la couche supérieure de la peau pour pondre leurs œufs.
- Les vésicules : petites bulles sous la peau remplies de liquide, fréquentes à proximité des sillons.
- Les nodules scabieux : bosses rouges, dures et prurigineuses, souvent persistantes plusieurs semaines, témoignant d’une inflammation chronique même après traitement.
Il est important de noter que ces signes peuvent facilement être confondus avec d’autres affections dermiques telles que l’eczéma, les piqûres d’insectes ou l’urticaire. Dans tous les cas, dès la survenue d’une éruption cutanée accompagnée de démangeaisons nocturnes, il est recommandé de consulter un professionnel de santé. Le dépistage précoce évite le risque de contagion à d’autres membres de la famille ou du voisinage et limite les complications secondaires.
Différencier la gale des autres affections cutanées
Les démangeaisons associées à la gale sont souvent plus intenses la nuit ; ce caractère nocturne est un indice diagnostique clé. Toutefois, pour ne pas confondre avec un état allergique classique, il faut observer :
- La localisation particulière des lésions (espaces interdigitaux, plis cutanés)
- La présence visible de sillons et de vésicules
- L’absence de sensations de brûlure, plus typiques d’autres infections cutanées
- La notion possible de contact rapproché avec une personne affectée
Cette différenciation clinique est primordiale pour éviter un diagnostic erroné et un retard de traitement. La consultation médicale peut s’accompagner d’un prélèvement cutané pour confirmer la présence des parasites, garantissant ainsi une prise en charge ciblée.
Diagnostic médical : méthodes et confirmation du début de gale
La confirmation du diagnostic de gale demeure principalement clinique, fondée sur l’observation des symptômes et des lésions caractéristiques. Le médecin procède à :
- Un examen minutieux de la peau avec un grossissement adapté pour repérer les sillons et vésicules.
- Une analyse dermatologique différenciée pour éliminer d’autres pathologies.
- Un prélèvement cutané, appelé microscopie de raclage, qui permet d’identifier directement le sarcopte ou ses œufs, confirmant ainsi l’infestation.
Pour affiner le diagnostic et orienter le traitement, le praticien peut également vérifier les signes secondaires tels que des surinfections bactériennes provoquées par le grattage intensif. Celles-ci nécessitent parfois un traitement antibiotique complémentaire, comme décrit dans l’exploration des complications cutanées.
La prise en charge rapide, aidée par des outils diagnostiques précis, permet de limiter efficacement la propagation. Des campagnes de sensibilisation en 2025 insistent sur la nécessité d’une consultation rapide afin d’éviter que la gale ne s’étende à des communautés entières.
Traitements efficaces contre la gale dès son apparition
Une fois le diagnostic posé, plusieurs traitements sont disponibles en pharmacie pour soigner la gale et soulager les démangeaisons. Il est fondamental d’adopter la thérapeutique prescrite rigoureusement, en respectant les modalités d’application. Parmi les traitements utilisés en 2025 figurent :
- Benzoate de benzyle : lotion locale très employée, à appliquer de façon homogène sur tout le corps, en insistant particulièrement sur les zones à risque.
- Esdépallétrine : souvent sous forme de sprays insecticides, efficace pour tuer les acariens à la surface de la peau.
- Crotamiton : crème à usage local antiparasitaire, souvent prescrite pour les formes légères de gale.
- Ivermectine : traitement oral réservé aux cas sévères, profus ou résistants, notamment chez les patients immunodéprimés.
En parallèle, pour atténuer l’inconfort, des produits apaisants comme Bioderma, Avène, ou Eucerin sont recommandés pour hydrater la peau sensible. Des pommades classiques à base de Bepanthen participent à la réparation cutanée. Dans les cas d’éruption sévère, La Roche-Posay et Vichy proposent également des soins adaptés au confort des patients.
Il est impératif de traiter simultanément tous les contacts familiaux et d’effectuer un lavage minutieux de la literie, des vêtements, et des textiles à haute température, afin d’éliminer les acariens résiduels. Le traitement prophylactique combiné évite ainsi la réinfestation.
Mesures préventives et suivi post-traitement pour éviter la récidive
La prévention de la transmission de la gale est un élément majeur de la prise en charge. Elle repose sur une série d’actions simples mais efficaces :
- Éviter les contacts directs avec des personnes infectées avant la fin du traitement.
- Ne pas partager vêtements, serviettes, linge de lit même en l’absence de symptômes apparents.
- Laver les textiles contaminés à haute température pour éliminer les parasites, méthode connue depuis longtemps mais restant une étape incontournable.
- Nettoyer soigneusement les environnements de vie à l’aide d’aspirateurs et chiffons humides pour réduire le risque de contamination indirecte.
- Informer les proches afin que chacun puisse prendre des précautions équivalentes.
Le suivi médical après la fin du traitement est conseillé pour vérifier la disparition complète des acariens et l’efficacité de la thérapie. Après le soin, il est possible que des nodules scabieux persistent, témoignant d’une réaction inflammatoire tardive mais non contagieuse. En cas de démangeaisons prolongées, un second avis médical est recommandé, notamment pour explorer d’autres causes comme les mycoses ou dermatites dont le traitement diffère (plus d’informations ici).
Les gammes dermocosmétiques proposées par Mustela, A-Derma, et Ducray s’avèrent utiles pour le confort cutané en phase de convalescence. Une hygiène douce et des soins adaptés facilitent la réparation de la barrière cutanée.
Questions fréquentes sur le début de la gale et son traitement
- Quels sont les premiers symptômes de la gale ?
Ils comprennent essentiellement des démangeaisons nocturnes intenses, la présence de petits sillons sous la peau, et l’apparition de vésicules ou nodules rouges, souvent dans les plis comme les espaces entre les doigts. - Comment savoir si la gale est bien traitée ?
Le succès du traitement est marqué par la diminution progressive des démangeaisons, la disparition des lésions visibles, et l’absence de nouveaux sillons à l’examen clinique après plusieurs jours. - Peut-on transmettre la gale sans symptômes ?
Oui, notamment durant la période d’incubation qui peut durer plusieurs semaines avant que les démangeaisons ne commencent. C’est pourquoi il est recommandé de traiter tous les contacts proches en même temps. - Quels soins complémentaires pour soulager la peau ?
L’utilisation de crèmes hydratantes recommandées par les laboratoires comme Bioderma et Avène, associée à des soins réparateurs à base de Bepanthen ou Eucerin, contribue à apaiser les irritations et accélérer la régénération. - Que faire en cas d’échec du traitement initial ?
Il convient de consulter à nouveau un médecin pour réévaluer le cas. Un traitement oral à base d’ivermectine peut être envisagé si la gale est résistante. Il faut aussi vérifier la bonne application des traitements et le respect des mesures d’hygiène.